大腸カメラの詳細 ~楽な受け方のコツから痛くない挿入法まで~
目次
- 大腸カメラの意味とは?
- 大腸カメラでできること
- 大腸カメラってどんなもの?
- 大腸カメラではどんなことをしているの?また、大腸カメラの時の薬や指示の意味は?
- 大腸カメラの楽な受け方のコツ
- 大腸カメラの実際の画像
- 痛くない挿入法について
- 大腸カメラにかかる時間
- 大腸ポリープ切除の実際
- 問診票の質問内容の意味について
- 検査後の注意事項の意味について
大腸カメラ(大腸内視鏡検査)を受けられたことがない方にはどんな検査なのか不安に思われる方がいらっしゃる思います。また、大腸カメラを受けられたことがある方も大腸カメラの時に体勢を変えることや問診票の内容についてどんな意味があるんだろう?と疑問を持たれたことがあるかもしれません。
今回の院長コラムでは大腸カメラでどんなことをするのか、またその意味や楽な受け方のコツなど、大腸カメラにまつわる内容について詳細にご説明させていただきます。
大腸カメラの意味とは?
大腸カメラを受ける意味とは何でしょうか?
大腸カメラを受ける理由は大きく3つに分けられます。
①何らかの症状がある場合
腹痛がある、便秘や下痢が続く、血便が出る、血液検査で貧血を指摘された、便潜血検査が陽性であったなどの症状や、検査での異常がある場合はその原因を調べるためですので、検査を受ける意味は理解しやすいかと思います。
②定期検査(もしくは人間ドックや検診)で受ける場合
この場合は症状がないので検査を受けるのをためらわれる方もいらっしゃるかと思います。
ただ、大腸がんの多くは腺腫という良性のポリープが大きくなってがんになるというパターンを取ります。アメリカからの報告では大腸内視鏡を行って大腸ポリープ(腺腫)をすべて切除することで大腸がんによる死亡率が53%低下したという報告があります(Zauber AG et al, N Engl J Med 366; 687-696: 2012)。
また、大腸がんは早期であれば内視鏡の治療で切除が可能ですし、根治率も極めて高いです。症状がなくても定期的に検査を受けていただくことで、大腸がんの芽になる可能性のあるポリープを切除することができますし、万が一がんができていても身体への負担が少ない治療で、根治の治療を行うことができる可能性が極めて高くなります。そのため、症状がなくても定期的に検査を受けることが重要です。
検査間隔についてですが、ポリープのできやすさによって変わります。目安としてはポリープがあれば1年後に検査を行い、ポリープの再発がなければ3年後程度に検査を受けて頂ければいいかと思います。ただ中にはポリープができやすい方もいらっしゃって半年毎に検査をする場合もあります。
③ポリープや大腸の病気などがあり、経過観察の目的で検査を受ける場合
元々ポリープなどの異常を指摘されており、すぐに治療をする必要はないものですが、大きさや性状の変化がないかを経過観察が必要な場合です。こちらも基本的には症状がないので検査を受けるのをためらわれる方もいらっしゃるかと思います。
粘膜下腫瘍(消化管の壁の中にできる腫瘍です)や小さなポリープといったものが当てはまるかと思います。これらは大きさや性状などによって経過観察だけでいいのか、さらに詳しい検査や治療が必要になるのを判断することになります。
また、潰瘍性大腸炎やクローン病といった炎症性腸疾患という病気をお持ちの方も大腸カメラでの定期的な経過観察が必要です。その目的は病気による炎症の程度を把握することと、がんができていないかをチェックすることになります。病気を発症してからの期間や炎症の範囲や程度によりますが年に1度程度の大腸カメラがお勧めされます。
大腸カメラの主な意味はまとめると
- 症状がある方ではその原因を調べて適切な治療を行えるようにする
- ポリープやがんなどの治療が必要な病変を早期に発見して適切な治療を行えるようにする
- 指摘されいてる病変に変化がないかを経過観察する
の3つになります。
大腸カメラでできること
このコラムでは分かりやすいように「大腸カメラ」といっていますが、正式には「下部消化管内視鏡検査」といいます。
下部消化管とは小腸から大腸までのことですが、大腸カメラでは大腸と小腸の一部(終末回腸)までを観察することができます。小腸は日本人の平均でおおよそ6~7mあると言われており、小腸を検査するためにはカプセル内視鏡やダブルバルーン内視鏡といった特殊な内視鏡が必要になります。
粘膜の色の変化や凹凸など性状を直接観察できるので、多くの情報を得ることができ、ポリープやがんの発見にとても有効です。また、異常所見があった場合、生検(組織の一部を取ってくる検査)を行うことで確定診断をつけることができますし、ポリープの切除も行うことができます。
大腸カメラってどんなもの?
下記の写真が2020年11月に完成した当院の新内視鏡室です。
写真の右側にカメラがセッティングされています(上の写真は胃カメラのもので、大腸カメラは胃カメラより少し太く、長くなっています)。
大腸カメラ先端は下の写真のような感じです。
当院ではオリンパス社のPCF-H290ZIという大腸用のカメラで検査を行っています。
カメラの太さがわかりやすいようにカメラを並べて写真を撮ってみました(写真には胃カメラも入れています)。
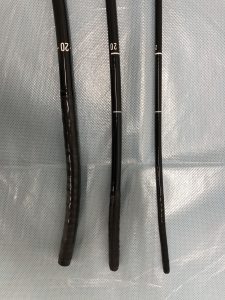
一番左側がPCF-H290ZIという大腸用のカメラで、真ん中がGIF-H290という経口用のカメラ、一番右側がGIF-1200Nという経鼻用のカメラです。
PCF-H290ZIの先端の太さの直径が11.7mmで、一番太い部分の直径で13.8mmです。
GIF-H290の先端の太さの直径が8.9mmで、一番太い部分の直径で10.7mmです。
GIF-1200Nでは先端の太さの直径が5.4mmで、一番太い部分の直径で6.75mmです。
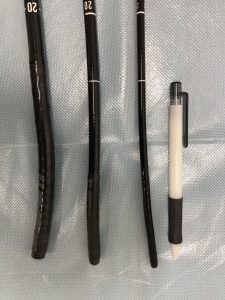
標準的な男性用のお箸の一番太い部分が9mmとされていますので、それより少し太くなります。ボールペンと一緒に撮った写真を下記に載せているので、これでイメージがわきやすいでしょうか?
大腸カメラではどんなことをしているの?また、大腸カメラの時の薬や指示の意味は?
①前処置、鎮痙薬・麻酔薬
大腸カメラは胃カメラと異なり、まず前処置といって下剤や腸管洗浄剤を飲むところから始まります。
前処置の方法は複数ありますが、当院で採用する予定の方法をご紹介させていただきます。
・検査前日
1.検査前日の昼食・夕食は検査食にしていただきます。
2.検査前日の夜に下剤を飲んでいただきます。
・検査当日 ~前処置~
1.検査時間にもよりますが、朝から腸管洗浄剤を飲んでいただきます。
日本で使用されている主な腸管洗浄剤には下記のものがあります。各々の腸管洗浄剤でも検査前日から飲み始める方法と、当日から飲み始める方法があるものがありますが、よく用いられる飲み方を記載しています。
- モビプレップ®:検査当日から飲み始めます。1袋を2Lの水に溶かしていただきます。モビプレップ 1Lと水またはお茶 500mLを交互に飲んでいただきます。コップ 1杯(約180mL)を10~15分かけてゆっくり飲んでいきます。便が透明になるまで合計2回(合計でモビプレップ 2L、水またはお茶 1L)飲んでいただきます。
- ニフレック®:検査前日から飲み始める方法と、当日から飲み始める方法があります。1袋を2Lの水に溶かして、1時間あたり1Lのペースで飲んでいただきます。便が透明になるまでニフレックを2L飲んでいただきます。
- ピコプレップ®:検査前日に2回に分けて飲む方法と、検査前日と当日の2回に分けて飲む方法があります。検査前日と当日の2回に分けて飲む方法が主流と思われますので、そちらの方法をご紹介します。
1包を150mLの水に溶かして飲んでいただきます。検査前日の夜からピコプレップ 1包を水 150mLに溶かしたものを飲んでいただき、その後透明な飲み物を1250mL以上飲んでいただきます。検査当日にピコプレップ 1包を水 150mLに溶かしたものを飲んでいただき、その後透明な飲み物を750mL以上飲んでいただきます。 - マグコロールP®:1包を1800mLの水に溶かして200mLずつ約1時間かけて飲んでいただきます。
- ビジクリア®:錠剤を水と一緒に飲むタイプの腸管洗浄剤です。1回に5錠を200mLの水と一緒に飲んでいただき、それを15分ごとに合計10回(合計50錠)飲んでいただきます。
当院ではこの中のモビプレップ®を採用予定です。
Q:何で検査食や下剤・腸管洗浄液が必要なの?
A:大腸に便が残っていると大腸カメラの挿入が難しくなります。また、便が残っていると、腸管内の観察も難しくなり、病変の見逃しにつながるおそれがあります。
2.便がきれいになれば検査台に移動していただきます。
検査台では左側の横向き(左側臥位)になっていただきます。
Q:この体勢の意味は?
A:カメラを入れる際に肛門が見えている方が、カメラを入れやすいからです。また、カメラの先端がS状結腸という部位を超えるまでは左側の横向きの方が挿入しやすいことが多いです。
3.鎮痙薬(消化管のぜん動を抑える薬です)を使う場合には、鎮痙薬の投与を行います。
鎮痙薬としてはブチルスコポラミン臭化物(ブスコパン®)やグルカゴン(グルカゴンG®)を使用する場合が多いです。これらは筋肉注射もしくは、静脈注射で投与します。
Q:鎮痙薬は何のために投与するの?
A:腸管は定期的に動いています(これをぜん動といいます)。このぜん動を抑える薬を鎮痙薬と言います。ぜん動があるとカメラの挿入や、腸管内の観察がしにくいため、鎮痙薬を用いて腸の動きを一時的に抑えます。
4.麻酔薬を使う場合には、麻酔薬の投与を行います。
当院ではミダゾラムという鎮静剤(眠るための薬)とペンタゾシン(ソセゴン®)という鎮痛剤(痛みを抑える薬)を各々の患者さんに合わせて使用しています。
Q:これは全身麻酔での検査?
A:時々全身麻酔をするんですか?という質問をいただきます。全身麻酔という言葉を使う場合は意識を消失させる薬、鎮痛薬に加えて筋弛緩薬を使用する麻酔のことを意味する場合が多く、その場合は人工呼吸器が必要になります。胃カメラや大腸カメラといった内視鏡検査の時に使用するのは鎮静薬と鎮痛薬で、筋弛緩薬は使いませんので、一般的にイメージする全身麻酔とは異なります。
5.次に肛門部に指を入れてゼリーを塗ります。
Q:何でゼリーを塗るの?
A:カメラが肛門部に入っていく際に痛みや違和感があるため、ゼリーを塗るってカメラがスムーズに通るようにします。また、ゼリーによってカメラがスムーズに動くと、細かい操作が行いやすく、カメラを進めやすくなります。
②大腸カメラ
・検査当日 ~大腸カメラの挿入~
ついにカメラの挿入です。
大腸はアコーディオンのようになっていて、上手にカメラを挿入しないと、腸がたわんで伸びていったり、ねじれてしまいます。そうなると痛みが出たり、大腸の奥まで到達できない場合があります。私たち内視鏡を行う医師は極力腸がたわまず、痛みがでないように細心の注意を払いながらカメラの挿入を行っています。
たわみがなく、カメラが入っている状態
S状結腸がたわんでいる状態
S状結腸がねじれている状態
1.肛門からカメラを挿入していきます。挿入時には内部の観察は行わず、まず一番奥(終末回腸・盲腸)までカメラを進めていきます。
2.カメラの先端を一番奥まで進めたら、今後はカメラから腸管内に空気を入れて、腸管を張った状態にして観察を行いながらカメラを引き抜いていきます。
Q:何で挿入時には内部の観察をしないの?
A:カメラを進めていくときには大腸の中に空気が入っていない方が、カメラを進めやすいからです。特に直腸から下行結腸に入るまでは極力空気を入れずにごく少量の空気もしくは水を入れて腸管の先を見つけながらカメラの先端を進めていきます。
腸管内に空気がたくさんはいっているとカメラを進めにくいですし、腸がたわんで痛みが出ることが多いです。
3.大腸カメラの進め方にも色々と流派がありますが、私はカメラの先端が下行結腸の半ばぐらいまで進めたら左側の横向き(左側臥位)からあお向け(仰臥位)に向きを変えていただきます。
4.カメラの先端が脾弯曲部を超える際には大きく息を吸って止めていただきます。
Q:脾弯曲部を超える際に何で息を止めるの?
A:ステッキ現象といって、大腸が頭側にたわんで先に進まなくなってしまうのを予防するためです。
脾弯曲を超えて、進める際に
脾弯曲部でたわんでしまっている状態
息を吸って、横隔膜を下げてたわなまないように大腸を押さえている
5.次にカメラの先端が肝弯曲部を超える際にも大きく息を吸って止めていただいたり、手で右上腹部を押さえさせていただくことがあります。
Q:これは何で?
A:肝弯曲部を超える際に、カメラで押すだけでは腸がたわんで先に進まないことがあります。息を吸って止めていただくと、肺が膨らんで横隔膜が足側(体の下の方)に移動します。すると横隔膜が大腸を押してくれることで、進みたい先の大腸をカメラの先端に近づけることができ、カメラを無理に押さずに肝弯曲の先の上行結腸に入ることができます。手で右上腹部を押さえるのも同様の理屈で、手で押さえることで進みたい先の大腸をカメラの先端に近づけることができます。するとカメラを無理に押さずに肝弯曲の先の上行結腸に入ることができます。
肝弯曲を超えようをカメラを押すと
手前の横行結腸がたわんでしまいカメラの先端が進まない
息を吸って横隔膜を下げることで、カメラの先端が肝弯曲を超えて進む
ここまでくればもう挿入パートの終点は間近です。
6.上行結腸の先にある小腸(正確には終末回腸と言います)の中を可能な範囲までカメラを進めます。可能な範囲までカメラを進めたら空気を入れて、腸管を膨らませながら観察を開始します。挿入の時は痛みが出ることがありますが、カメラを引いてくる際には痛みが出ることは少ないです。
・検査当日 ~大腸カメラでの観察~
1.終末回腸→盲腸→上行結腸→横行結腸→下行結腸→S状結腸→直腸と引き抜きながら詳しく観察をしていきます。
2.観察方法にも色々と流派がありますが、私はカメラの先端がS状結腸まで戻ってきたところであお向け(仰臥位)から左側の横向き(左側臥位)に戻ってもらいます。
Q:何で左側の横向き(左側臥位)になるの?
A:S状結腸は左側の横向きになると、身体の中で上側に位置するようになります。すると空気がS状結腸にたまってくれるので観察がしやすくなるためです。
3.最後に直腸の中でカメラの先端を反転させて肛門を裏側から観察します。ただ、これは直腸があまり広くない方では痛みが強かったりと、できない時もあります。
4.ここまで終われば、ほぼ終了です。カメラを肛門から引き抜きながらぎりぎりまで観察して終了です。
カメラを引いてくる際にはカメラから空気を入れて腸管を膨らませて観察をしています。観察した後にはある程度空気を抜いていますがどうしても空気がたまってお腹が張ります。ガス(おなら)が出そうであれば遠慮なく出してください。
Q:直腸内でカメラを反転する時に痛む場合があるのは何で?
A:直腸内でカメラを反転させるには、次のような方法を取ります。カメラの先端をできる限り曲げた状態にして、直腸内の壁を沿わせるようにカメラを押すことでカメラの先端が反転した状態になります。このカメラを押す操作をする際に痛みが出てしまう場合があります。
カメラが入りにくい人では、ここに記載したこと以外にも、色々な体勢を取ってもらったり、息を吸って止めてもらったり、お腹を手で押させていただいたりします。どうぞご協力いただければ幸いです。
Q:何でこんなに色々なことをする場合があるの?
A:これらはすべて大腸がたわまないようにするために行います。大腸がたわんでしまうと、痛みが出ますし、その後の挿入も難しくなってしまいます。
色々な体勢を取っていただくのは、
- 次に進めていく先の腸管をカメラの先端に近づけて、カメラを進めやすくする
- 腸管がたわみにくい形になるようにする
の意味合いがあります。
息を吸って止めていただくのは
- 次に進めていく先の腸管をカメラの先端に近づけて、カメラを進めやすくする
- 腸管がたわみにくくする(これは先ほども記載した脾弯曲部)
の意味合いがあります。
大腸カメラの楽な受け方のコツ
大腸カメラをできるだけに楽に、また安全かつ速やかに終えるためのコツをご説明します。
まず、大腸カメラの辛い点をご説明すると、以下の3点が挙げられます。
- 腸管洗浄剤を飲んで、頻回の排便を行わないといけない点
- 大腸カメラを挿入していく際に痛むことがある点
- 観察時に空気を入れることでお腹が張って気持ち悪い点
各々の点について楽に受けるコツなどをご説明します。
1.腸管洗浄剤を飲んで、頻回の排便を行わないといけない点
大腸をきれいにしないと検査ができないのでここは避けることができない点になります。ただ少しでも楽にできる方法として、自分にあった腸管洗浄剤を選ぶという方法があります。当院では患者様が選択できるように液体タイプの腸管洗浄と錠剤タイプの腸管洗浄剤を導入予定です。
また、胃カメラや鼻から入れるチューブ越しに液体タイプの腸管洗浄剤を入れる方法を選択できる施設もあります。
2.大腸カメラを挿入していく際に痛むことがある点
これに関しては、患者様ができる楽に受けるコツとしては下記のものがあります。
- 大腸カメラを受けるとなると緊張されるとは思いますが、できるだけリラックスしてお腹の力を抜くようにお願いします。お腹に力が入っていくとカメラを進めにくい場合があります。
- カメラが入りにくい人では、カメラを挿入していく際に、色々な体勢を取ってもらったり、息を吸って止めてもらったり、お腹を手で押させていただいたりします。先ほどの検査の流れで書いた以外にも、右側の横向き(右側臥位)やうつぶせ(伏臥位)など本当に色々な体勢を取ってもらう場合があります。こちらからお願いさせていただくので、体勢を変えたり、息を止めてもらったりとご協力いただければカメラが入りやすくなります。また、手でお腹を押さえさせていただく場合があります。これは手で押さえることでカメラを進めたい先の腸管をカメラの先端に近づけたり、腸がたわんでしまうのを防ぐ効果があります。手でお腹を押さえる際に腹筋に力が入ってしまっていると腸管を押すことができなくなってしまうので、できるだけお腹の力を抜いていただけると挿入がしやすくなります。
S状結腸を進めていく際に
S状結腸がたわんでしまう
手で押さえてS状結腸がたわなまいように
- お腹が張ってきた場合はおなら(ガス)は遠慮せずどんどん出してください。人前でおならをするのは恥ずかしいという方もいらっしゃるとは思いますが、これはカメラから入ってくる空気ですのでどんどん出してもらってけっこうです。空気がたまりすぎると検査中や検査後にお腹が痛くなったり、吐き気がする場合があるので要注意です。
次に、医療者側ができる楽に検査を受けていただく方法としては
- できるだけ痛みが出ない挿入法を行うのが重要になります。大腸カメラは施行する内視鏡医の技術によっても痛みが出るかどうかが異なるので、大腸カメラが入りにくく、痛みが出やすい人は大腸カメラが上手な先生にしてもらった方が楽です。痛みの出ないカメラの挿入法は後述する「痛くない挿入法について」の中で記載しています。
- どんなに大腸カメラが上手な先生がカメラを挿入しても痛みが出てしまう場合はあります。痛みが出やすい方の詳細については後述する「痛くない挿入法について」で記載していますので、ご参照ください。どんなに上手に挿入しても痛みが出てしまう方に関しては、楽に検査を受けていただく一番の方法は、麻酔薬を使うことだと思います。適切に麻酔薬を投与することで、ほとんどの方が極めて楽に検査を受けていただくことが可能です。ただ、麻酔薬を使用するとその日は車などの乗り物の運転や、高所での作業などはできませんのでご了承ください。
3.観察時に空気を入れることでお腹が張って気持ち悪い点
これに関してはおなら(ガス)が出せそうならどんどん出していただくのが一番です。また、空気の代わりに二酸化炭素を用いると、二酸化炭素は空気に比べて吸収がかなり早いので、検査後のお腹の張りはかなり軽減されます。
後は、検査時に麻酔薬を使うとお腹の張りをほぼ感じることなく検査を受けられます。ただ、検査後に麻酔薬が切れた時にも腸の中に空気が残っているとお腹の張りがあるので、検査後もおなら(ガス)が出せそうならどんどん出してください。
大腸カメラの実際の画像
ここでは実際の大腸内の画像をお見せします。
下の図が大腸の模式図になります。
下の図の数字の降ってある部位の画像を順番にお見せいたします。
①小腸(終末回腸)
②回盲部(大腸と小腸のつなぎ目の部分)
画面の左側に見えるのがバウヒン弁といって大腸と小腸を分けている部分です。
③上行結腸
上行結腸などの奥側の大腸ではヒダが深いので観察時に注意が必要です。
④肝弯曲
上行結腸と横行結腸の境目の部分です。肝臓が青くすけて見えています。
⑤横行結腸
Mid Tという、横行結腸の真ん中あたりにある屈曲部です。
⑥直腸
⑦直腸(反転観察)
直腸内でカメラを反転して観察しています。画面の2時方向の黒い棒みたいなものがカメラの一部です。
痛くない挿入法について
大腸カメラを挿入していく際に、どうしても痛みが出てしまう方がいらっしゃいます。カメラの挿入時に痛みが出るのは
- 腸がカメラで押されて、たわんだり、ねじれたりするとき
- 手術後などの癒着がある部分をカメラの先端が通過するとき(癒着が強いと先端が癒着部を通過した後も痛みが出る場合があります)
になります。
カメラの挿入が難しい方では、腸がたわんだりねじてたりしてしまうことが多く、痛みが出てしまうことが多いです。
カメラの挿入が難しく、痛みが出やすい方の目安としては下記のような場合があります。
- お腹の手術をされたことがある方
手術をすると、後々に腸管の癒着(くっついてしまうこと)が起こり、カメラの挿入が難しくなったり、挿入時に痛みが出てしまう場合があります。 - 肥えている方
内臓脂肪が多いと、腸管が逃げるスペースがあるので、腸がたわみやすく、挿入が難しい場合があります。 - かなりやせている方
かなりやせてる方で、さらに小柄な方の場合は特にですが、腸の屈曲が強いことが多く、挿入時に痛みが出ることがあります。 - 極度の便秘症の方
極度の便秘症の方は大腸がだらんと伸びており、挿入が難しいことが多く、痛みが出やすい場合があります。 - 若い女性の方
やせている方の場合が多いせいか、若い女性の方は痛みが出やすい印象があります。
逆に、太ってもやせてもいない普通の体型の若い~中年の手術をしたことがない男性はカメラの挿入が簡単で痛みが出ることが少ないです。
ただ、どのような方であってもできるだけ痛みがない(少ない)ようにカメラの挿入することを私たち内視鏡医は心がけています。痛くないカメラの挿入法のコツは腸がたわんだり、ねじれたりしないようにカメラを進めていくことです。
腸がたわまないようにカメラを入れていくための挿入法をこれまで多くの内視鏡を行う先生方が発表されています。
①軸保持短縮法
S状結腸という部分で腸がたわむことが多いので、腸のヒダを少しずつたぐりよせるようにカメラの先端を進めていくことで、腸をたたんで、たわみがない状態でカメラを挿入する方法です。
さらに空気を入れずにこの入れ方を行うことを無送気軸保持短縮法といいます。空気を入れない方が腸をたたみやすくなるので、より一層楽に挿入できる場合が多いです。ただし、空気を入れないということは腸管の先がかなり見にくい状態でカメラを進めなければいけので、進行方向を読む力と、繊細にカメラを動かす技術が必要になります。
②水浸法
先ほどの無送気軸保持短縮法では空気を入れずにカメラを挿入していきますが、こちらは空気の代わりに水を入れます。これにより、大腸の管腔が開いて進む方向を確認できるのと、水が大腸の先に流れていくのを利用してカメラを進めていくことができるという方法です。
他にも色々な先生方が様々な工夫を凝らした挿入法を考案・実践されています。
私は以前は無送気軸保持短縮法で挿入していました。現在は無送気軸保持短縮法と水浸法を組み合わせたような方法になりますが、カメラの先端から水を出すジェット装置を用いて、少量の水を適宜入れながら、大腸をたたみながら入れていくようにしています。大腸カメラの挿入法は様々ですが、安全かつ痛みが少なく、ある程度の挿入スピードが担保される挿入法であればいいかと思われます。
また、大腸カメラを受けられる患者さまに違いが分かりやすいのは挿入時に痛みが少ないという点になりますがそれ以上に大事にことがあります。それは、病変を見逃さない観察力、正しい診断を行う診断力、適切な治療方針を立てられる知識、その治療を行える技術になります。
大腸カメラにかかる時間
大腸カメラにかかる時間は
- カメラが一番奥に到達するまでの時間(挿入時間)
- カメラを引き抜きながら大腸の中を観察する時間(観察時間)
- ポリープを切除する時間
に分けられます。
1. 私自身の挿入時間は概ね3~6分程度のことが多いです。ただ、上述したようにカメラを挿入するのが難しい方の場合は10~20分程度かかってしまうこともあります。また、挿入時間については大腸カメラを行う医師の技術によってもかなり異なります。
2. 次に観察時間ですが、私の場合は6~7分程度のことが多いです。もちろん何か病変があれば観察時間は長くなりますし、観察がしにくい腸の場合は長めに観察を行うようにしています。
観察時間に関しては6分以上かけた方がいいという報告があり、日本消化器内視鏡学会の「大腸内視鏡スクリーニングとサーベイランスガイドライン」でも6分以上の観察が推奨されています。
3. ポリープがあって切除する場合には、1.と2.に加えてポリープを切除する時間が加わります。これはポリープのサイズや切除方法、切除する数、大腸カメラを行う医師の技術によってかなり異なります。小さいポリープが1~2個を、通電せずに切除する方法(CFP・CSP:これについては次の「大腸ポリープ切除の実際」で解説しています)であれば数分で切除できます。入院で取るような大きいポリープをたくさん切除する場合は20~30分以上かかります。
一般的な挿入難易度の方でポリープの切除をしない場合は、私の場合は合計で10~15分程度のことが多いです。
大腸ポリープ切除の実際
大腸ポリープの切除方法には様々なものがあります。
大きく分けて通電せずに切除(熱を加えずに切除)する方法と、通電して切除(熱を加えて切除)する方法に分けられます。
以前は通電して切除する方法のみでしたが、少し前から通電せずに切除する方法の安全性および根治性(しっかり取り切ることができるか)が検証され、小さいポリープで良性のポリープであれば通電せずに切除する方法が盛んに行われるようになってきています。
通電せずに切除する方法と通電して切除する方法には各々、下記のような切除方法があります。
①通電せずに切除する方法
- Cold forceps polypectomy(CFP)
- Cold snare polypectomy(CSP)
②通電して切除する方法
- Hot biopsy
- Polypectomy
- Endoscopic mucosal resection(EMR):内視鏡的粘膜切除術
- under water EMR:浸水下内視鏡的粘膜切除術
- Endoscopic submucosal dissection(ESD):内視鏡的粘膜下層剥離術
各々の特徴と実際に処置を行っている画像をお見せします。
・Cold forceps polypectomy
Forcepsとは日本語で鉗子という意味です。生検鉗子という処置具でポリープをはさみ、通電せずに切除する方法です。
3mm程度までの良性のポリープに対し行います。
処置が簡単に行える点と、後出血(あとで出血すること)や穿孔(腸に穴があくこと)といった合併症の危険性が極めて低い点が利点になります。
①画面の3時方向にある小さいポリープを切除します。 画面下に見えるのが生検鉗子です。
②生検鉗子でポリープをつかんでいます。 このまま引きちぎって切除します。
③ポリープがきれいに切除できています。 少量の出血がありますが自然に止まります。
・Cold snare polypectomy
ポリープを切除するための処置具であるスネア鉗子で、周囲の粘膜ごとポリープをしめていって、通電せずに切除する方法です。
10mm以下の良性で茎のないポリープに対し行います。茎があるポリープでは切除時に出血する危険性が高いため、基本的にこの方法では切除しません。
処置が簡単に行える点と、後出血(あとで出血すること)や穿孔(腸に穴があくこと)といった合併症の危険性が極めて低い点が利点になります。
通電せずに切除するため、切除時に出血することが多いですが、自然に止まることがほとんどです。通電をしないため、切除部周囲の血管の損傷が少なく、後から出血すること(後出血)の危険性が低いです。
①画面1時方向にあるポリープにスネア鉗子をかけていきます
②スネア鉗子で周囲の粘膜ごとポリープをしばっていき、切除します。
③ポリープがきれいに切除できています。
当院では上記の2種類の方法でポリープの切除を行っています。
・Hot biopsy
生検鉗子という処置具でポリープをはさみ、通電してから切除するという方法です。
通電してポリープ周囲を焼くことでポリープの遺残(ポリープが残ってしまうこと)を減らすメリットがありますが、その分穿孔のリスクは上がります。最近は行われる頻度は少ないです。
①ポリープをHot biopsy用の生検鉗子で挟みにいっています。
②ポリープを挟みました。これから通電してポリープ周囲を焼きます。
③ポリープを焼いて切除したあとです。
・Polypectomy
茎があるタイプのポリープを切除する際に行う方法です。ポリープの茎の部分にスネア鉗子をかけて、通電して焼き切ります。
茎のあるポリープでは茎の中に血管が通っており、切除時に出血することが多いですが、通電して切除することで出血のリスクを減らします。
①出血予防に留置スネアという輪っかをポリープの茎にかけています。
②切除用のスネア鉗子をポリープにかけようとしています。
③切除用のスネア鉗子をポリープにかけてしばったところです。これから通電してポリープを焼き切ります。
・Endoscopic mucosal resection(EMR):内視鏡的粘膜切除術
粘膜の下(粘膜下層)に膨隆剤を打ち込み、ポリープ部分を浮かせてからスネア鉗子をかけて通電して切除する方法です。
10~20mm程度の良性のポリープや、20mm以下の早期がんが適応になります。
ポリープを切除する際には一括で切除した方がいいですが、20mmを超える大きい良性のポリープを切除する際には分割して切除する(内視鏡的分割粘膜切除術)場合もあります。
粘膜下層へ膨隆剤を打ち込むことで、穿孔のリスクを抑えます。また、通電してポリープ周囲を焼くことでポリープの遺残を減らしています。ただし、通電せずに切除する方法と比べると後出血や穿孔のリスクはあります。
①6mm程度のポリープがあります。
②粘膜の下(粘膜下層)に膨隆剤を打ち込んで、ポリープ周囲を盛り上げています。
③ポリープ切除するためのスネア鉗子をポリープにかけています。
④スネアをしめていっています。ある程度までしめてから、通電をしながらスネアを最後までしめてポリープの下で焼き切ります。
⑤ポリープが切除できました。切除面にある白いものは近傍の正常粘膜ですので、問題ありません。
傷口が大きい場合や出血をきたしそうな場合にはクリップという道具で傷口を閉じる場合があります。
・under water EMR:浸水下内視鏡的粘膜切除術
大腸の中に水をためて、スネア鉗子でポリープを周囲の粘膜ごとつかんで通電して切除する方法です。
20~30mm程度のポリープが適応になります。
膨隆剤を粘膜の下に打ち込む代わりに、大腸内に水をためることで穿孔のリスクを下げて、なおかつ一括で切除しやすくなります。
比較的最近提唱されて切除法であり、行っている施設はまだ少ないです。
・Endoscopic submucosal dissection(ESD):内視鏡的粘膜下層剥離術
粘膜の下(粘膜下層)に膨隆剤を打ち込み、まず粘膜を切除して、次に粘膜下層を少しずつそいでいって、ポリープを一括で切除する方法です。
20mmを超えるがんや、小さくても線維化を伴う(周囲が固くなっている)がん、5~10mmまでの神経内分泌腫瘍が保険適応とされています。
高い技術が必要ですが、きっちりと技術を習得した医師が行えばきっちりと病変を切除できる可能性が高く、合併症の頻度も高くはありません。
①S状結腸という所にある11cm程度の巨大な早期がんです。
②粘膜の下(粘膜下層)に膨隆剤を打ち込んだ後です。この後にまず粘膜を切除します。
③粘膜を切除後に、粘膜下層というところを少しずつ剥離していって(そいでいって)いるところです。
青い部分が膨隆剤が入った粘膜下層で、画面右側の白い筋の束が筋肉の層(筋層)です。この筋層に穴があくと穿孔になってしますので細心の注意を払いながら剥離を行っていきます。
④切除後の画像です。きれいに一括で取り切れています。
⑤11cmの巨大ながんですが、早期がんであればこのように内視鏡(大腸カメラ)を用いて切除することが可能です。
大きいポリープを切除すると後出血や穿孔のリスクが高くなります。そこで、施設によって異なるとは思いますが、概ね10mmまでのポリープは外来で切除し、10mmを超えるポリープを切除する際には入院して行う場合が多いと思います。
ただ、小さくてもたくさんのポリープを取る場合は入院になることもあります。また、ポリープを切除する際のリスクを考慮して、切除時は必ず入院していただく施設もあります。
当院では10mm以下の良性のポリープであれば、基本的に発見した際に切除する予定です。
問診票の質問内容の意味について
大腸カメラの問診票でよくある問診内容で意味の分かりにくいものについて解説します。
Q:「緑内障、前立腺肥大、不整脈、心臓の病気、糖尿病、褐色細胞腫はないですか?」という質問はどんな意味がありますか?
A:
- 緑内障、前立腺肥大、不整脈、心臓の病気があると、鎮痙薬のブチルスコポラミン臭化物が使えない場合があります。
- 糖尿病、褐色細胞腫(カテコラミンというホルモンを産生して高血圧や糖尿病などをきたす腫瘍です)があると鎮痙薬のグルカゴンが使えない場合があります。
- 緑内障があると鎮静剤のミダゾラムが使えない場合があります。
上記の病気がおありでも、病気の程度や種類によっては使用できる場合もありますが、確認が必要になりますので問診票でお尋ねさせていただいています。
Q:「エイズ(HIV)の治療の薬、麻薬系の強力な痛み止め、てんかんの治療の薬を使用していませんか?」という質問はどんな意味がありますか?
A:
- エイズ(HIV)の治療の薬の中のプロテアーゼ阻害薬という種類のものを使用していると、鎮静剤であるミダゾラムが使用できない場合があります。
- 麻薬系の強力な痛み止めを使用していると、鎮痛剤であるペンタゾシンが使用できない場合があります。
- てんかんの治療のお薬を使用していると、ミダゾラムという薬の拮抗薬であるフルマゼニル(アネキセート®)を使用できない場合があります。
検査後の注意事項の意味について
検査後の注意事項を記載させていただきます。ただし、これは当院での注意事項ですので、施設によって多少の違いはあります。具体的には検査を行った施設にご確認ください。
検査後はおなら(ガス)が出そうであればどんどん出してください。大腸カメラの検査中にはカメラから空気(もしくは二酸化炭素)を入れているので検査後はお腹が張ります。空気がたまりすぎている検査後にお腹が痛くなったり、吐き気がする場合があるので我慢せずにどんどん出してください。
食事や日常生活の留意事項についてご説明します。
①観察のみで、生検やポリープの切除を行っていない場合
特に飲水・食事や日常生活の制限はありません。ただ、検査時に鎮痙薬(腸管の動きを止める薬)を使用している場合が多いので、おなら(ガス)が出てお腹の張りが改善してきてからお食事をとっていただく方がいいかと思います。
②生検(組織の一部を取ってくる検査)を行った場合
食事の制限はありません。検査当日はアルコールは避けてください。
日常の生活動作や家事は行っていただいて結構ですが、検査当日のみお腹に力がかかる運動や力仕事などは控えてください。
検査当日や翌日には少量の血便が出る場合がありますが、数日たっても血便が続いたり、多量の血便が出た場合、ふらつきや動悸といった貧血症状がある場合は検査を行った施設にご相談いただいた方がいいと思われます。
③ポリープを切除した場合
検査終了後から飲水、食事は可能です。数日間は香辛料などの刺激が強い食べ物やアルコールは避けてください。
日常の生活動作や家事は行っていただいて結構ですが、検査から数日間はお腹に力がかかる運動や力仕事、遠出は控えてください。
検査当日や検査後2日程度は少量の血便が出る場合がありますが、数日たっても血便が続いたり、多量の血便が出た場合、ふらつきや動悸といった貧血症状がある場合は検査を行った施設にご相談いただいた方がいいと思われます。
また、ポリープを切除した場合はあとで大腸に穴があくこと(穿孔)があります。穿孔は極めてまれですが、検査後に強い腹痛があっておならが出ても改善しない場合や検査翌日になっても腹痛が続く場合は検査を行った施設にご相談いただいた方がいいと思われます。
Q:何で生検やポリープ切除後には食事やアルコール、運動などの制限が必要なの?
A:生検にしてもポリープの切除にしても、まれにですがあとで出血する場合があります。
アルコールや運動などは出血するおそれが高くなるので、処置に応じて控えていただくようにお願いしています。
ポリープを切除した場合に遠出を控えていただくのは、もし遠出をされている時に出血や穿孔が起きてしまった場合、速やかに対処できる病院に行っていただくのが難しいケースがあるためです。
麻酔薬を使用した場合にはその日は車などの乗り物の運転や、高所での作業などはなさらないようにしてください。
Q:麻酔がさめた後にも運転はできないの?
A:検査後に麻酔がある程度さめるまで30分~1時間程度院内で休んでいただきます。ただ、その後でもふらつきが残る場合がありますし、一旦麻酔が切れたと思った後でもまた眠たくなることがあります。事故を避けるため、よろしくお願いいたします。
今回のコラムを読んでいただくことで大腸カメラ(大腸内視鏡)へのご理解が深まったでしょうか?
本コラムが大腸カメラを受ける不安の解消に少しでもお役立ちできれば幸いです。
姫路市で内視鏡検査(胃カメラ・大腸カメラ)をご希望の方は書写西村内科にお気軽にご相談ください。当院での内視鏡検査(胃カメラ、大腸カメラ)はネット予約・電話予約も可能です。下記のリンクもしくはホームページの予約ボタンからご予約いただくか、下記番号にお気軽にお問い合わせください。
? TEL:079-294-8484
診療時間:月~水、金 9:00~12:00、16:00~19:00、木、土 9:00~12:00
下記のページでは食道・胃・十二指腸・大腸の正常像から様々な疾患まで多数の内視鏡画像を掲載しています。ご興味のある方はどうぞご覧ください。
書写西村内科での胃・大腸内視鏡(胃・大腸カメラ)の詳細は下記ページをご覧ください。
関連コラム
 院内感染対策
院内感染対策